À Retenir
La prise en charge de la Dégénerescence maculaire liée à l’âge, ou DMLA, est personnalisée et repose sur un suivi attentif et rigoureux, adapté à chaque stade de la maladie. Une bonne information sur la condition permet de maximiser les chances de préserver la vision le plus longtemps possible.
Qu'est ce que La Dégénérescence Maculaire Liée à l’Âge (DMLA)
La Dégénérescence Maculaire Liée à l’Âge (DMLA) est une maladie de la rétine qui affecte principalement les personnes de plus de 60 ans. Elle nécessite une prise en charge spécialisée pour offrir un traitement adapté dès les premiers signes.
1. Diagnostic et Consultation Initiale
À partir de cet age, lors des consultations annuelles, un dépistage des maladies oculaires liées au vieillissement est réalisé. Un fond d’œil, souvent complété par une imagerie rétinienne, permet de détecter les lésions au niveau de la macula. Ces lésions peuvent entraîner une baisse de vision, une déformation des lignes, ou l’apparition d’une tâche dans le champ visuel. Elles peuvent être asymptomatiques dans les stades initiaux.
En cas de suspicion de DMLA (symptômes, antécédents familiaux, ou présence de lésions), des examens spécifiques sont nécessaires pour confirmer le diagnostic et mettre en place un traitement adapté.
Examens effectués :
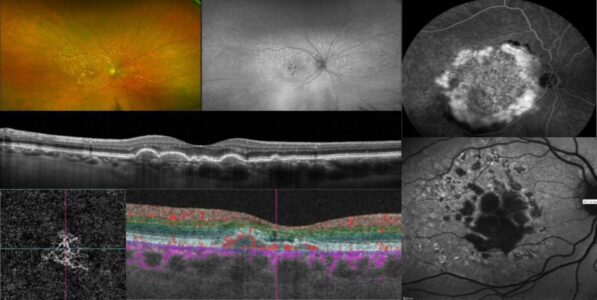
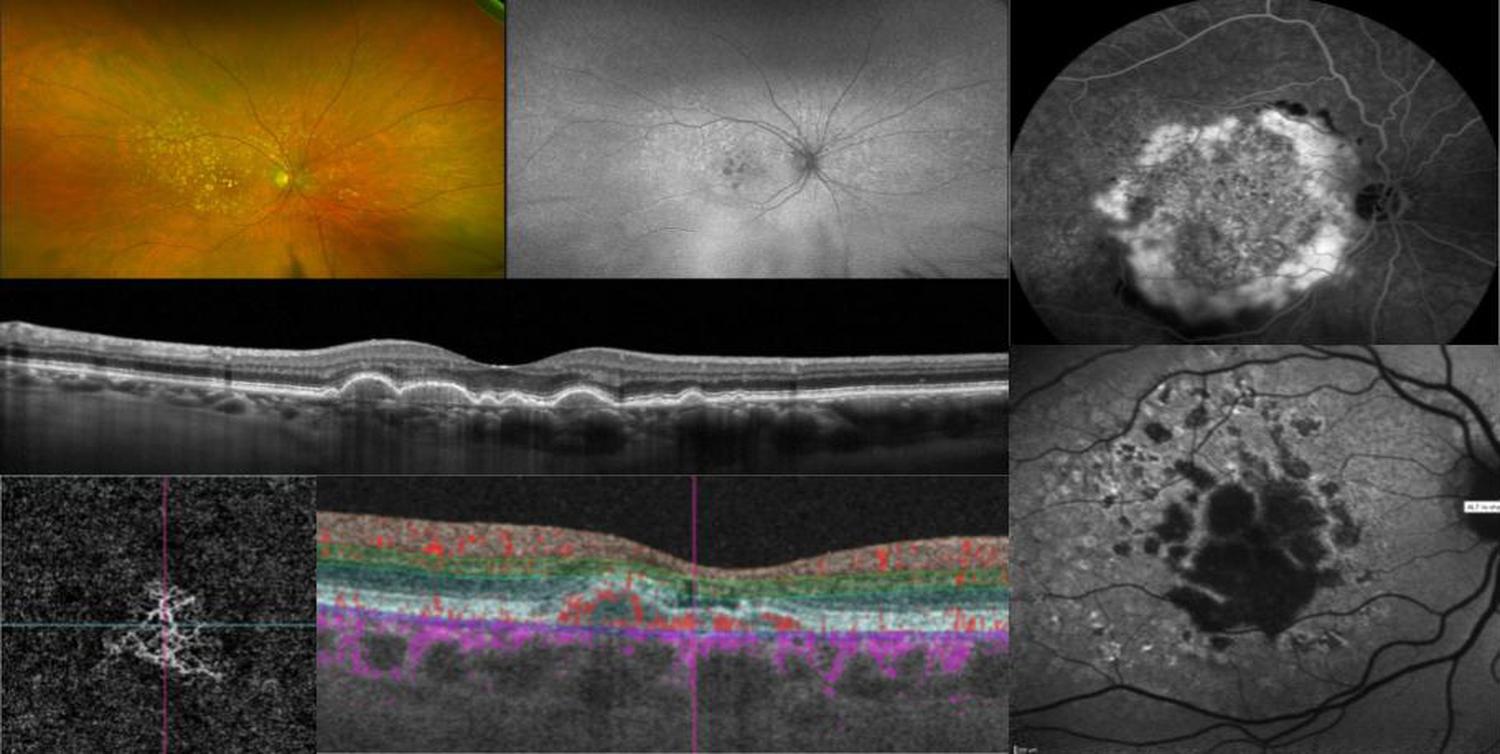
• Tomographie par Cohérence Optique (OCT) : Cette imagerie non invasive détecte les drusen (dépôts de débris sous la rétine), les remaniements rétiniens, et identifie d’éventuels néovaisseaux ou hémorragies, signant le diagnostic de DMLA humide.
• OCT Angiographie : Cet examen confirme la présence de lésions vasculaires sans injection de produit de contraste. C’est un complément à l’OCT qui peut, dans certains cas, éviter des angiographies plus invasives.
• Angiographie à la fluorescéine ou au vert d’indocyanine : Examen diagnostic de référence, il permet de confirmer le diagnostic de DMLA humide par la visualisation des néovaisseaux choroïdiens maculaires, vaisseaux anormaux sous la rétine et de préciser leurs caractéristiques afin d’adapter le traitement.
2. Prise en charge Personnalisée
Chaque patient est diagnostiqué à un stade différent de la maladie, impliquant des besoins spécifiques. Un plan de traitement personnalisé est donc établi en fonction du type et de la gravité de la DMLA.
A. DMLA Sèche ou Atrophique
La DMLA sèche se caractérise par un amincissement progressif des tissus rétiniens. Aucun traitement n’a prouvé son efficacité pour ralentir son évolution une fois les lésions atrophiques installées. Un suivi régulier est cependant essentiel pour vérifier l’absence de complications hémorragiques ou de transformation en DMLA humide.
Des mesures de prévention peuvent être proposées dès les premiers signes de vieillissement rétinien (drusen et migrations de pigment) :
• Compléments alimentaires spécifiques : Ils ralentissent l’évolution pour éviter l’installation des lésions atrophiques.
• Photobiomodulation : Exposition de la rétine à une lumière de faible intensité pour améliorer l’élimination des débris rétiniens et retarder l’évolution des lésions de vieillissement de la rétine centrale et en particulier l’atrophie.
• Changements de mode de vie : Arrêt du tabac, alimentation riche en nutriments bénéfiques pour la rétine, et protection solaire avec des lunettes couvrantes sont fortement conseillés.
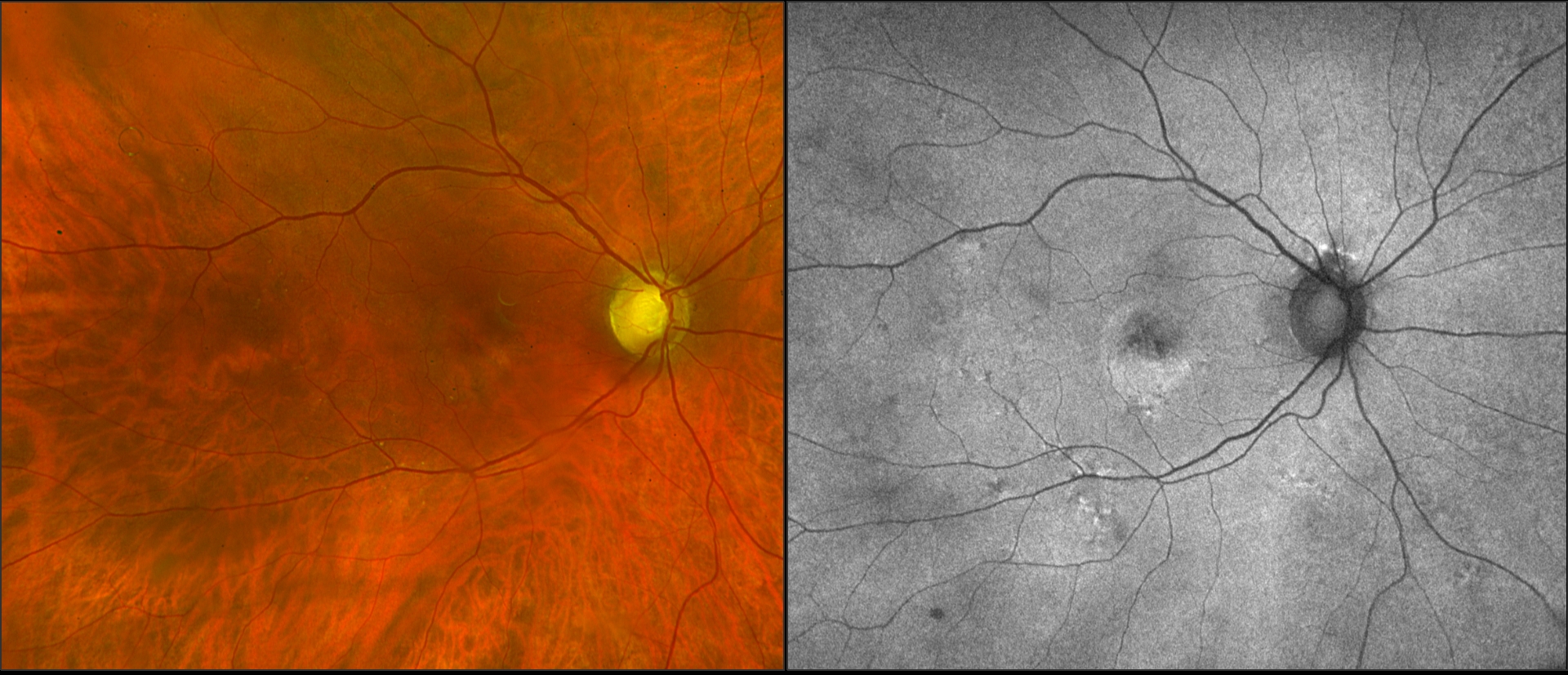
Modifications atrophiques de la macula et anomalies en photographie couleur et
en autofluorescence dans le cadre d’une DMLA.
B. DMLA Humide ou Néovasculaire
La DMLA humide se développe rapidement en raison de la présence de néovaisseaux anormaux sous la rétine, qui peuvent saigner et causer une perte soudaine de la vision. Le traitement consiste en des injections intravitréennes d’anti-VEGF (comme le ranibizumab, l’aflibercept, le brolucizumab ou le faricimab) pour stopper et faire régresser les néovaisseaux. Ces injections sont initialement administrées toutes les 4 semaines, puis leur fréquence est ajustée en fonction de la réponse de la rétine. C’est une maladie chronique.
3. Suivi Régulier
À chaque visite, un OCT est réalisé pour surveiller la rétine et ajuster le protocole de traitement, en évaluant l’efficacité des injections d’anti-VEGF de l’œil traité et en examinant l’œil adelphe.
4. Surveillance
Il est important de savoir reconnaître les signes de progression de la DMLA et de surveiller activement sa vision.
Grille d’Amsler : Cet outil visuel simple, à utiliser chez soi, permet de détecter toute détérioration de la vision centrale. Des applications spécialisées, telles que le dispositif d’autosurveillance Odysight, peuvent également être utilisées pour suivre l’évolution de la maladie.
Symptômes à surveiller : L’apparition de tâches sombres ou la déformation des lignes sont des signes d’aggravation de la DMLA. Une surveillance régulière aide à détecter précocement les récidives ou l’apparition de lésions dans l’autre œil.
Soutien psychologique : La perte de vision peut être difficile à accepter. Un soutien psychologique ou une rééducation visuelle peuvent être proposés pour aider à adapter le quotidien à la nouvelle situation visuelle.
5. Réhabilitation visuelle
Pour les patients dont la vision est réduite, des aides et une réhabilitation sont souvent nécessaires pour maintenir une bonne qualité de vie.
Aides visuelles : Loupes, lunettes spéciales, et dispositifs électroniques peuvent faciliter les activités quotidiennes.
Réhabilitation visuelle : Des séances de rééducation, auprès d’orthoptistes spécialisés en basse vision, peuvent aider à optimiser l’utilisation de la vision résiduelle, avec des techniques et appareils adaptés.
N’hésitez pas à poser des questions à votre ophtalmologiste et à discuter des options disponibles pour une prise en charge optimale.

Dr Elise Philippakis
Lorem ipsum dolor sit amet, consectetur adipiscing elit. In molestie lacus eget purus pharetra.